梅毒は、梅毒トレポネーマ(Treponema pallidum)という細菌によって起こる性感染症です。主にセックスなどの性的接触で、口や性器などの粘膜や皮膚から感染します。オーラルセックスやアナルセックスでも感染しうります[1]。
感染しても無症状のことがあり、自分では気づかないまま他の人にうつしてしまうケースがあります[1]。近年、日本では報告数が急増しており、2022年以降は年間1万例を超える届出が続いています[2]。
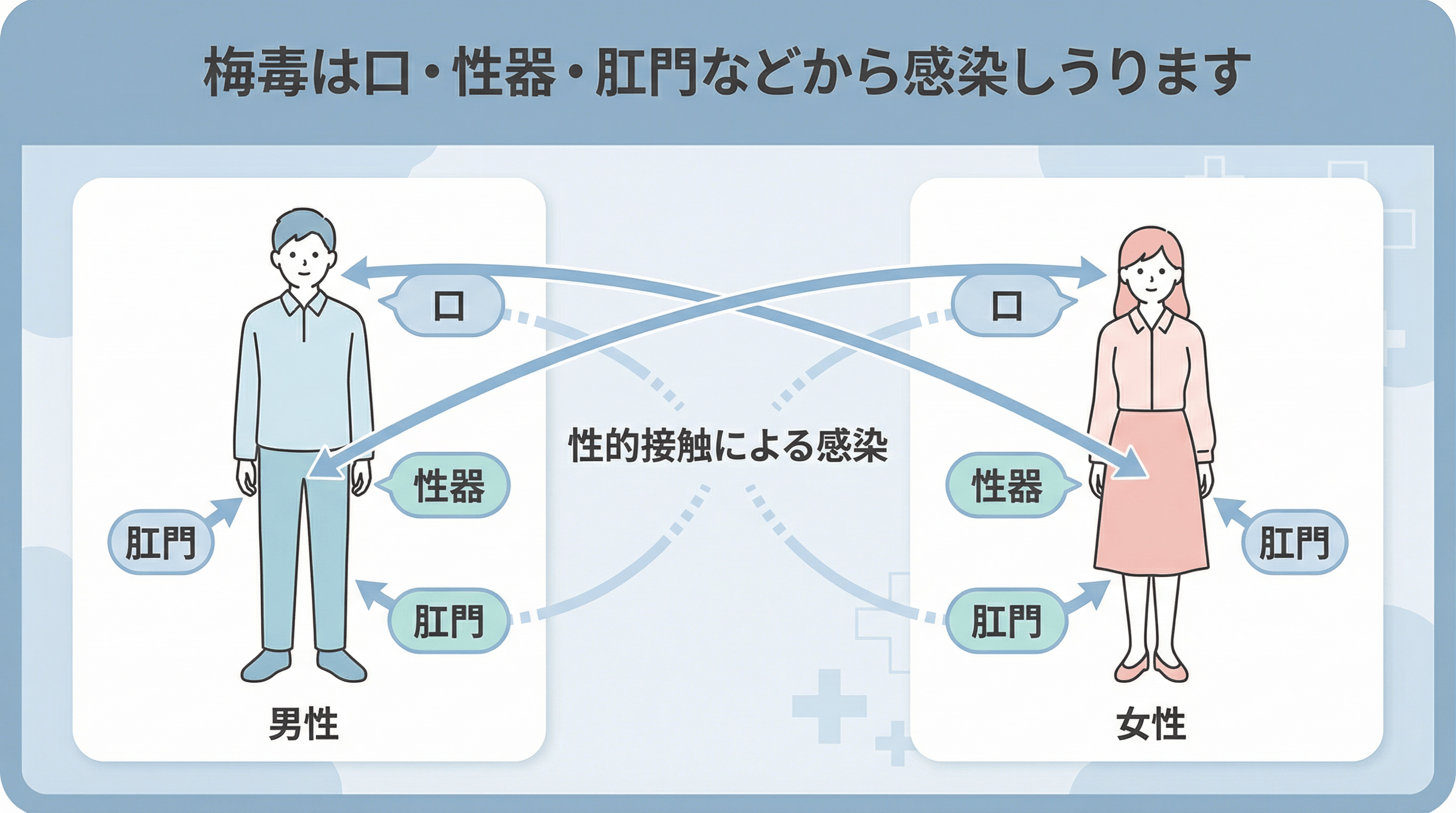
梅毒の感染経路
梅毒の主な感染経路は性的接触です。感染している部位の粘膜や皮膚病変が、相手の粘膜や皮膚の小さな傷に触れることで感染します。オーラルセックスやアナルセックスでも感染すると案内されています[1]。
こんな行為で感染しうります
- 膣性交 — 性器の粘膜どうしが接触
- オーラルセックス — 口腔粘膜と性器の接触
- アナルセックス — 直腸粘膜と性器の接触
- 病変部との直接接触 — しこり・ただれに直接触れる
キスでうつる?
口の中や唇に病変がある場合は、キスでも感染が成立しうると考えられます。梅毒は病変部との接触が感染の本質なので、「性器の接触だけの病気」とは言えません[4]。
梅毒の主な症状(病期別)
梅毒は、時期によって症状が変わるのが大きな特徴です。臨床所見に基づいて病期が分けられ、それにより治療やフォローが変わります[4]。
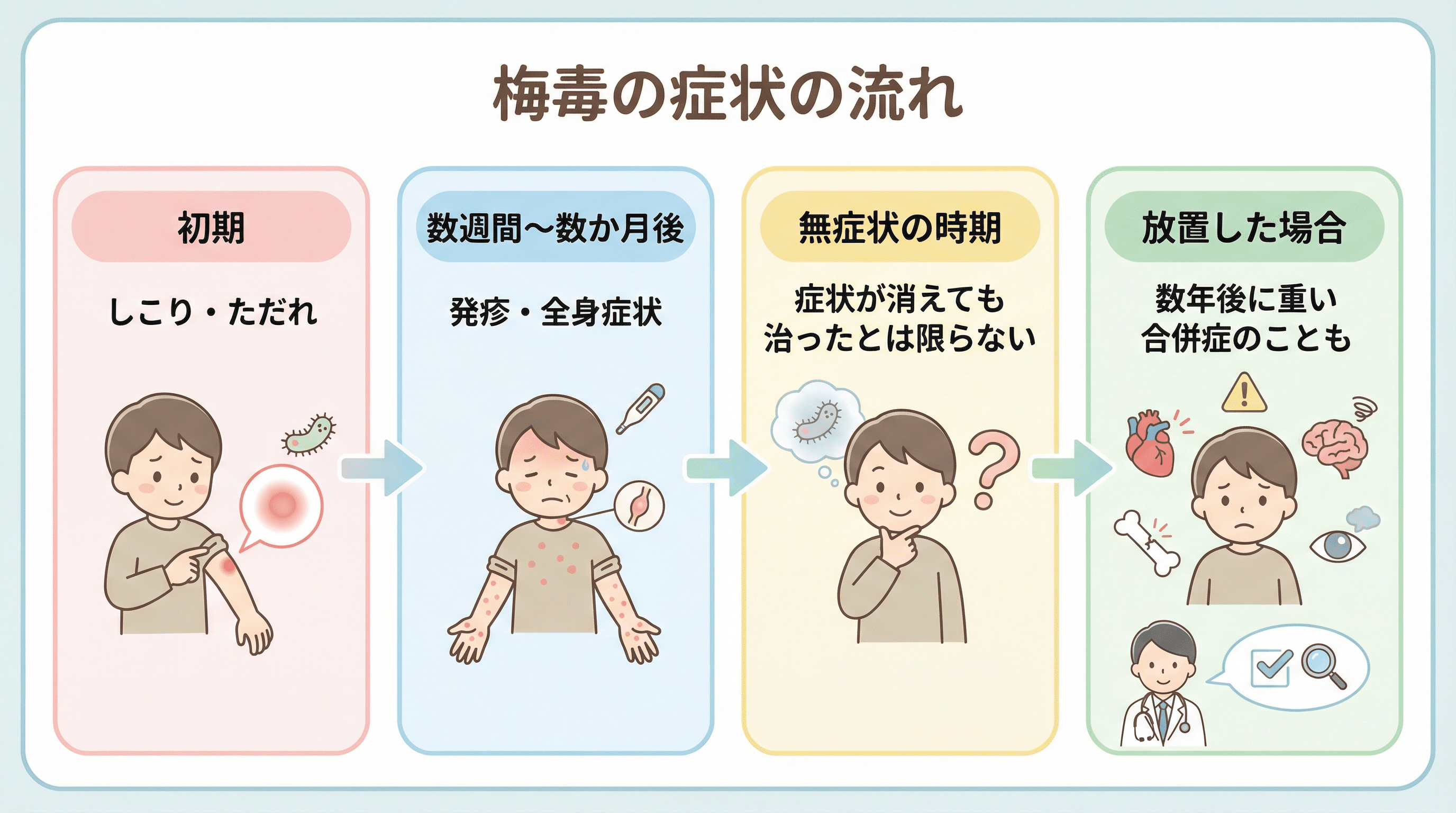
痛みの少ないしこり・ただれ(硬性下疳)
感染後おおむね3週間前後で、感染した部位に痛みの少ないしこりやただれが出ることがあります。性器だけでなく、口の中や肛門周囲にも出ることがあります[1]。
手のひら・足の裏を含む発疹(バラ疹)
1期の症状が消えた後、手のひら・足の裏・体幹に広がる発疹、リンパ節の腫れ、口腔内の粘膜病変などが出ることがあります。痛みやかゆみのない発疹が広がるのが特徴です[1]。
発疹は一見すると湿疹やアレルギーと区別しにくく、「まさか梅毒とは思わなかった」というケースも少なくありません。
無症状だが感染は継続
症状が消えても、梅毒トレポネーマは体内に残っています。この時期は自覚症状がないまま数か月〜数年続くことがあり、「症状がないから大丈夫」とは言えません[4]。
潜伏期でも血液検査では陽性になるため、検査を受けることで発見できます。
心臓・血管・脳などに病変が及ぶ可能性
治療せず放置すると、数年〜数十年後に心臓・大血管の異常(心血管梅毒)、脳や脊髄の障害(神経梅毒)、皮膚や骨のゴム腫など、重い後遺症や生命に関わる合併症を起こすことがあります[1][4]。
梅毒は無症状のこともあります
はい、あります。梅毒を含む性感染症は、感染しても無症状の場合があると明記されています[1]。症状がないと治療につながりにくく、自分が気づかないうちに他人へ感染させてしまう可能性があります。
「症状がない=感染していない」とは言えません。心当たりがある場合は、症状の有無にかかわらず血液検査で確認することが重要です。
妊娠中の梅毒は特に注意が必要です
妊娠中に梅毒に感染していると、胎盤を通じて胎児に感染し、死産・早産・先天性梅毒につながることがあります。生まれた時に症状がなくても、後から症状が出ることもあります[3]。
厚生労働省・WHOの双方が、妊娠中の梅毒スクリーニングの重要性を強調しています[1][3]。日本では妊婦健診で梅毒の血液検査が行われていますが、妊娠初期以降に感染するケースもあるため、リスクがあると感じたら追加の検査も検討しましょう。
梅毒の検査
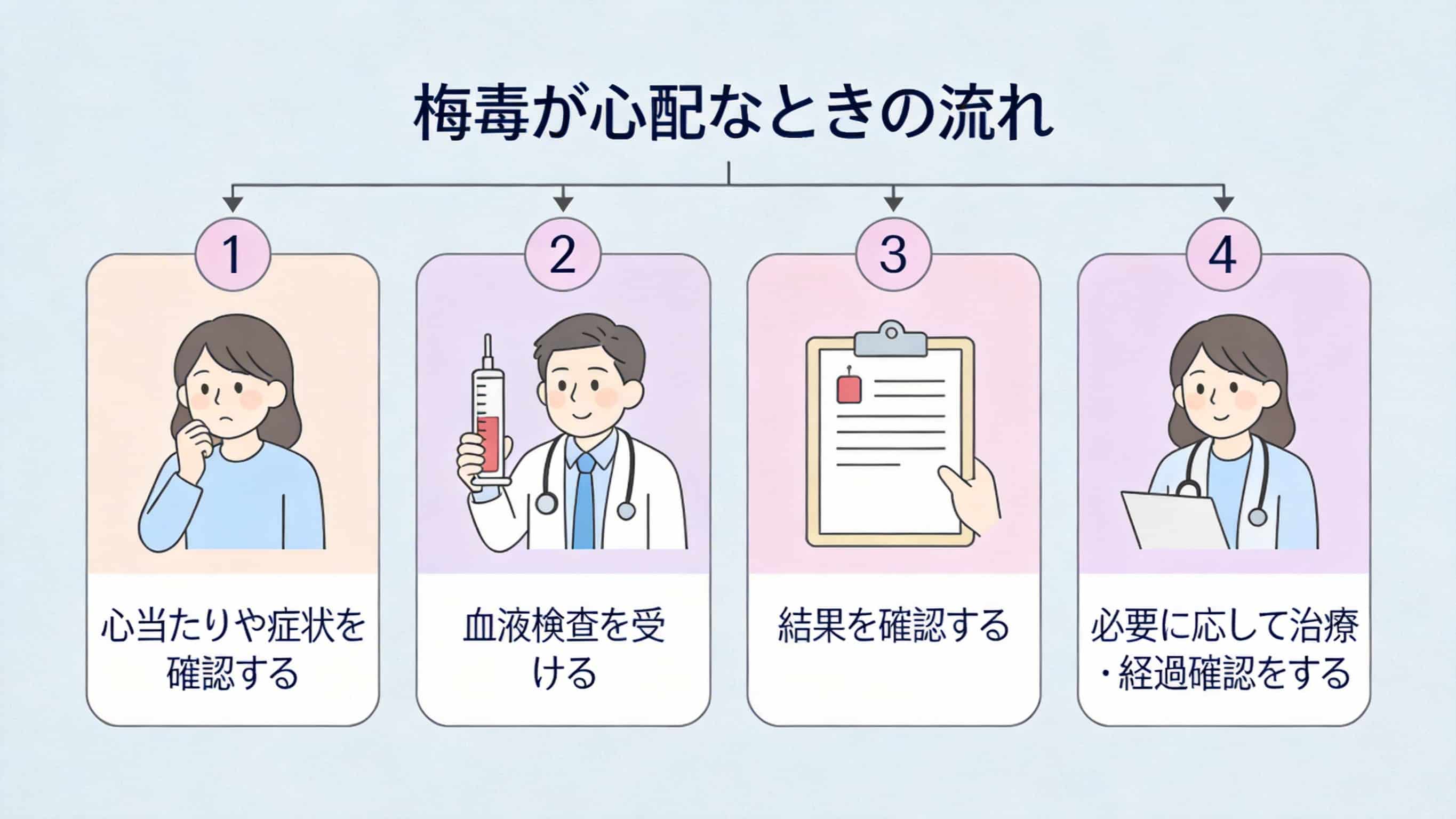
梅毒は、医師の診察と血液検査(抗体検査)で診断します[1]。梅毒の血液検査には大きく2種類あり、通常は両方を組み合わせて判断します。
- 非トレポネーマ検査(RPR法など) — 活動性の指標。治療効果の判定にも使います。
- トレポネーマ検査(TP抗体法など) — 梅毒トレポネーマに対する特異的な抗体を検出します。
検査で伝えていただきたいこと
- 心当たりのある行為の時期
- 症状があるかどうか(しこり、発疹など)
- パートナーの状況
- 妊娠の有無
梅毒の治療
梅毒は、ペニシリン系の抗菌薬で治療します。飲み薬(アモキシシリンなど)や注射(ベンジルペニシリンベンザチン筋注〈ステルイズ〉)が使われます[1][3]。
2021年に日本でも承認されたベンジルペニシリンベンザチン筋注(ステルイズ®)は、1回の注射で早期梅毒の治療が完了できる選択肢として注目されています[5]。
治療で大切なこと
- 自己判断で放置しない — 症状が消えても治療は必要です
- 医師の指示どおりに治療を完了する
- セックスパートナーも一緒に検査・治療する — 片方だけ治しても再感染のリスクがあります[1]
- 治療後も定期的にRPR値を確認する — 治療効果の判定と再感染の早期発見のため
梅毒は完治しますか?
適切な抗菌薬治療を受ければ、治療は可能です。
ただし、「発疹が消えた」「しこりがなくなった」だけで自己判断してはいけません。梅毒は症状が自然に消えることがあっても、放置すると体内で進行します。治療後の血液検査(RPR値の推移)で、きちんと治療効果が出ているか確認することが重要です[4]。
日本で梅毒は増えていますか?
はい、明らかに増えています。
日本では2011年ごろから梅毒の報告数が再び増加傾向となり、2022年には年間報告数が初めて1万例を突破しました。2023年・2024年も高い水準が続いています[2]。
男性では20〜50代、女性では20代を中心に増加しており、「自分には関係ない」と思える状況ではなくなっています。
こんな場合は早めに検査を考えましょう
- 性器や口の中に、痛みの少ないしこり・ただれがある
- 手のひらや足の裏を含む発疹がある
- パートナーが梅毒と診断された
- 症状はないが心当たりがある(不特定の相手との性的接触など)
- 妊娠中で不安がある
- HIV検査と一緒に性感染症をまとめてチェックしたい
よくある質問(FAQ)
梅毒は自然に治りますか?
症状が消えることはあっても、治ったとは限りません。梅毒トレポネーマは体内に残り、放置すると病期が進行して心臓・血管・脳などに重い合併症を起こすことがあります[1]。自己判断はおすすめできません。
梅毒はキスでうつりますか?
口の中や唇に梅毒の病変がある場合は、キスでも感染が成立しうります。梅毒は病変部との接触が感染の本質です[4]。
梅毒の発疹はかゆいですか?
梅毒の発疹(バラ疹)は、痛みやかゆみがないことが多いとされています[1]。手のひらや足の裏にも出るのが特徴で、見た目だけでは湿疹やアレルギーと区別しにくいこともあります。
梅毒は何科を受診すればいいですか?
性感染症を扱う医療機関のほか、泌尿器科・婦人科・皮膚科などでも相談できます。当院では梅毒の検査・診断・治療に対応しています。症状や状況に応じてご案内できますので、お気軽にご相談ください。
パートナーも検査した方がいいですか?
はい。セックスパートナーと一緒に検査・治療を受けることが重要です[1]。片方だけ治療しても、相手が感染していればピンポン感染(再感染)のリスクがあります。
梅毒は完治しますか?
適切な抗菌薬治療を受ければ治療は可能です。ただし症状が消えただけで自己判断せず、医療機関で経過(RPR値の推移)を確認することが重要です[4]。
梅毒の検査はいつ受ければいいですか?
梅毒の血液検査には抗体ができるまでのウィンドウ期があります。一般的に、感染機会から4週間以上経過すれば血液検査の信頼性が高まります。症状がある場合はすぐに受診してください。行為日をお伝えいただければ、最適なタイミングをご案内します。
コンドームで梅毒は防げますか?
コンドームは梅毒のリスクを下げることはできますが、完全には防げません。梅毒は病変部との接触で感染するため、コンドームで覆われない部位(陰嚢、恥骨周囲、口腔内など)に病変がある場合は、接触によって感染する可能性があります[4]。
当院での梅毒検査・ご相談
当院(モイストクリニック・恵比寿)では、梅毒について以下に対応しています。
- 医師による診察
- 血液検査(RPR法 + TP抗体法)
- 結果のわかりやすい説明
- 必要に応じた治療(ペニシリン系抗菌薬の処方・ステルイズ筋注を含む)
- パートナー検査のご案内
- Web予約・LINE相談
「症状はないけれど不安がある」「パートナーが梅毒と言われた」「妊娠を考えている」など、どんな段階でもお気軽にご相談ください。
まとめ
梅毒は、性的接触でうつる細菌感染症で、初期には痛みの少ないしこりやただれ、その後は手のひら・足の裏を含む発疹などが出ることがあります。
症状が消えても治ったとは限らず、放置すると重い合併症につながることがあります。妊娠中は胎児への影響もあり、早期発見・早期治療が重要です。
不安がある場合は、いつの出来事か、どんな接触があったか、症状があるかを整理して、検査につなげるのが近道です。
医療監修
金谷 正樹(Masaki Kanaya)
モイストクリニック 院長
国際医療福祉大学病院、東京医科歯科大学病院(現・東京科学大学病院)などで研鑽を積み、当院にて性感染症診療を専門に行う。日本性感染症学会会員。
参考文献
- 厚生労働省「梅毒に関するQ&A」
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/kekkaku-kansenshou/seikansenshou/syphilis_qa.html - 国立感染症研究所「梅毒の発生動向」
https://www.niid.go.jp/niid/ja/syphilis-m/syphilis-trend.html - WHO「Sexually transmitted infections: Syphilis」
https://www.who.int/news-room/fact-sheets/detail/syphilis - CDC「Syphilis – STI Treatment Guidelines」
https://www.cdc.gov/std/treatment-guidelines/syphilis.htm - 日本性感染症学会「梅毒診療ガイド」
https://jssti.umin.jp/pdf/syphilis-medical_guide.pdf



